22 de mayo de 2018
El sector salud en Colombia: ¿un paciente crónico?
Por: Leandro Moreno
En los últimos años, la sociedad colombiana ha atestiguado las deficiencias dentro de diversas entidades de salud, tanto públicas como privadas, que han obstruido el acceso oportuno a la atención médica para la población. Casos como el de Antonio José Valencia (El Tiempo, 2015), adulto mayor de 82 años, a quien se le programó una cirugía prioritaria para el 2018, después de solicitarla el 21 de agosto de 2015 a la empresa prestadora de salud (EPS) Comfandi[1], además de ser preocupantes, invitan a la reflexión en torno a las falencias del sistema de salud actual. Así, el sistema de salud se ve afectado por unas externalidades negativas de producción[2] y, en consecuencia, hace necesaria la intervención estatal en dicho ámbito. No obstante, tanto las acciones individuales de los ciudadanos (la interposición de tutelas), como investigaciones, por ejemplo, la desarrollada por el Centro de Investigaciones en Salud de la Fundación Santa Fe, para la optimización de recursos, juegan un rol considerable, al momento de corregir la crisis de este sector. Así, el propósito de las siguientes líneas es estudiar el sistema de salud en Colombia desde una perspectiva económica, al tenor de las consideraciones anteriores.
El Estado: ¿médico de cabecera del sistema de salud?
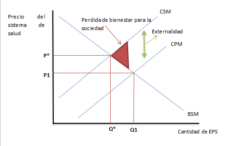
Las falencias en el sistema de salud son una externalidad negativa de producción en la medida que el costo marginal social (CMS)[3] es menor al costo marginal privado (CMP)[4]. En otras palabras, los ciudadanos, al verse afectados por un servicio de salud con recursos (tanto financieros como humanos) insuficientes y con una mala administración de los mismos, tienen que asumir costos mayores a los asumidos por las EPS. Dichos recursos no están siendo empleados de la manera más óptima, razón por la cual se genera una repercusión nociva en la prestación del servicio de salud hacia los pacientes. En este orden de ideas, la intervención estatal es fundamental, pues permitiría aplicar impuestos a las EPS privadas y, de esta manera, aumentar el costo privado marginal, para acercarlo al punto socialmente eficiente (CSM=BSM). En esta medida, y teniendo en cuenta lo establecido por Blink & Dorton (2007), si el Estado implementara un impuesto que no igualara el costo de la externalidad, se reduciría la pérdida del bienestar para la sociedad sin eliminarla, y se disminuiría el monto de la externalidad negativa, a comparación de un sistema de nula intervención estatal. Se produciría, también, un alza en los precios del sistema de salud en el régimen privado de P1 a P2 que no supone una consecuencia negativa, en la medida en que este incremento sólo reside en el régimen contributivo[5] y garantiza una mejor calidad del servicio. Así lo evidencia el Gráfico 1.
Gráfico 1
Externalidades negativas de producción en el sector salud
Fuente: Elaboración propia
Ciudadanía, organizaciones y fundaciones: ¿un tratamiento alternativo?
Si bien se había hecho alusión a las posibles vicisitudes en materia financiera que podrían acontecer dentro del sector salud, es preciso estipular el rol que cumple la sociedad dentro de las mismas. En este orden de ideas, es posible afirmar que el papel de la ciudadanía se presenta como determinante al momento de corregir la crisis financiera de la salud. Según lo estipulado por Daniels[6], el 20% de las tutelas[7] interpuestas “son para forzar al sistema a que provea servicios que no están contemplados en el POS[8]” (Ronderos, 2009). Teniendo en cuenta que la mayoría de estas tutelas se fallan a favor del paciente, las EPS tienen que prestar el servicio, el Estado debe asumir los costos y el sistema se encarece. Por ende, si bien el manejo indiscriminado de las tutelas es un tema de discusión a profundidad y las repercusiones financieras de algunas de estas[9], prima la responsabilidad del Estado, al no prestar un servicio de salud que esté en condiciones óptimas, para el cuidado de los pacientes.
De manera similar, las organizaciones sin ánimo de lucro desempeñan un papel importante, pues si logran prestar servicios de salud a distintas poblaciones, estas, al no estar absortas en la obtención de ganancias, se concentrarán en mejorar los estándares de calidad dentro del sistema. Por consiguiente, instarían a que las EPS del régimen contributivo reevalúen sus políticas, tanto de costos como de calidad.
Adicionalmente, existen casos, como los de la Fundación Santa Fe, en donde fundaciones se dedican a elaborar estudios y manuales que giran en torno a la relación costo-efectividad. Tales manuales indican a los profesionales de la salud: “Hasta dónde utilizar la última tecnología en tratamientos (…) se justifica en términos de su costo, o hasta dónde usar una tecnología menos sofisticada puede ser prácticamente igual de efectiva a menores costos” (Ronderos, 2009).
Lo anterior evidencia la incidencia que tiene la participación de las fundaciones al momento de reducir los costos dentro del sistema.
Capitalización de las EPS: ¿posible o utópica?
En materia de capitalización, resultaría factible la generación de incentivos positivos para la inversión, mediante un manejo de política monetaria, dirigido exclusivamente al logro de este propósito. Por consiguiente, un alza en la tasa de interés de intervención por parte del Banco de la República, aunque mínima, podría -en conjunción con incentivos fiscales, orientados hacia el sistema de salud-, conllevar a un alza en la inversión extranjera directa y financiera, valiéndose de los prospectos de una mayor retribución, por el depósito de capital financiero en bancos colombianos. Según Arias (El País, 2015), una capitalización, equivalente a la adquisición de 5 billones pesos colombianos de capital físico nuevo, es requerida para la satisfacción de la demanda existente, y para una mejora en la eficacia de las entidades sanitarias, medida en términos de la minimización de sus costos totales medios y del logro de un nivel de producción socialmente efectivo. En última instancia, una importante herramienta fiscal que podría adoptar el ejecutivo colombiano, en pos de subsidiar a los consumidores afiliados a entidades de salud públicas, y de menores ingresos, sería aquella de imponer una mayor carga tributaria -de carácter estrictamente progresivo[10]-, a aquellos consumidores de mayores ingresos, que demandan inelásticamente[11] la prestación de servicios suntuarios de EPS privadas.
El autor desea agradecer a Santiago Paz por los aportes en la realización del presente artículo.
[1] Empresa prestadora de salud (EPS) perteneciente a la Caja de Compensación Familiar del Valle del Cauca. La EPS, por su parte, es la encargada de promover la afiliación al sistema de seguridad social. Aquí no hay servicio médico, solo administrativo y comercial (El Colombiano, 2010).
[2] Las externalidades negativas de producción son las consecuencias del proceso productivo de bienes y servicios que resultan perjudiciales tanto para el consumidor como para terceros, con la particularidad que el responsable de las mismas no asume los costos (Coase, 1994).
[3] Costo marginal social: es el costo que paga la sociedad al momento de producir una unidad adicional de un determinado bien o servicio.
[4] Costo marginal privado: es el costo en el que incurre la empresa al momento de producir una unidad adicional de un determinado bien o servicio.
[5] Norman Daniels es un filósofo de la Universidad de Harvard.
[6]Tutela: recurso legal utilizado por la ciudadanía para hacer valer los derechos fundamentales que les confiere la Constitución Política Nacional de 1991.
[7] Es un sistema de salud privado que tiene como eje central los aportes de los pacientes con capacidad de pago, quienes pagan una afiliación mensual, para obtener los servicios de salud y sus beneficios.
[8] El Plan Obligatorio de Salud (POS) se constituye en la serie de servicios de atención en salud que el paciente tiene derecho a recibir.
[9] Por ejemplo, tutelas para garantizar procedimientos estéticos.
[10] El carácter progresivo de un impuesto reside en que las personas con mayores ingresos estén sujetas a un mayor impuesto. El impuesto está ligado a los ingresos de los pacientes/consumidores/ personas.
[11] Demanda inelástica: se muestra poco sensible al cambio en los precios del mercado. Es importante, dentro de la prestación de servicios suntuarios, en la medida que las personas que compran dichos productos, generalmente, son resistentes al cambio en los precios, es decir, su hábito de consumo no cambia cuando el precio incrementa.
Recomendados El Libre Pensador:
Blink, J. & Dorton, I – IB Economics. Course companion
El Colombiano – EPS, IPS, POS…el glosario de la salud
El País – El confuso futuro de la salud en Colombia con la ley estatutaria
El Tiempo – Defensoría logra que hombre de 82 años no espere cirugía hasta el 2018
El Tiempo – Ley Estatutaria de Salud: ¿realidad o ficción?
El Tiempo – Con fuertes desafíos, comienza en Colombia era de salud como derecho
María Teresa Ronderos – Lo mejor y lo más débil del sistema de salud colombiano
Ronald Coase – La empresa, el mercado y la ley